Therapie für Leaky Gut?
Das komplexe Zusammenspiel aus Nahrungsmittelallergenen, Mikroorganismen, Epithel und Immunsystem beeinflusst die Entstehung vieler chronischer Erkrankungen. Vor allem eine durchlässige Darmschleimhaut – das Leaky Gut-Syndrom – spielt dabei eine zentrale Rolle. Ein Leaky Gut tritt oft bei folgenden Erkrankungen auf:
• allergischen Erkrankungen
• Autoimmunerkrankungen
• Abdominalerkrankungen
• insulinabhängigem Diabetes mellitus, metabolischem Syndrom, Fettleber
• Multipler Sklerose
• Zöliakie
• Nebennierenschwäche
• Hormondysregulationen
• Schilddrüsenunterfunktion
Beim Leaky gut-Syndrom ist die Darmschleimhaut unphysiologisch durchlässig. Dadurch gelangen fettunlösliche Stoffe, Mikroben und ihre Bruchstücke, unvollständig gespaltene Nahrungsbestandteile und Schadstoffe ungehindert in den Blutkreislauf. Der Einstrom überlastet die Leber und löst immunologische Reaktionen und Fehlregulationen aus – mit weitreichenden Konsequenzen.
Bild
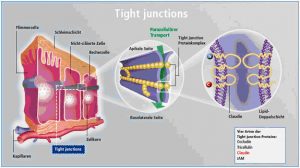
Die Tight junctions sind schmale Bänder aus Membranproteinen, die sich netzartig um jede Epithelzelle legen. Ähnlich einem Klettband verschließen sie den Spalt zwischen den Zellen und bilden so eine interzelluläre Diffusionsbarriere. Über die Tight junctions können sich die Epithelzellen zu ganzen Zellverbänden zusammenschließen.
Die regulierte Öffnung der Tight junctions erlaubt einen selektiven Transport von Aminosäuren, Zuckern, Fettsäuren und Immunglobulinen. Aber auch aufgespaltene Nahrungsmittelproteine, bakterielle Endotoxine oder Candida-Antigene können geöffnete Tight junctions passieren.
Diagnostik:
Es werden zur Bestimmung eines Leaky Gut folgende Werte aus dem Stuhl herangezogen:
Verdauungsrückstände
Der quantitative Nachweis von Verdauungsrückständen im Stuhl ist bei unklaren Magen-Darm-Beschwerden sinnvoll. In der Regel befinden sich im Stuhl nur geringe Mengen unverdauter Nahrungsrückstände, die tägliche Fett- und Stickstoffausscheidung ist bei einem Gesunden relativ konstant. Steigt die Konzentrationen zu stark an, kann eine Verdauungsstörung wie die Maldigestion – schlechte Verwertung von Fetten, Eiweißen und Kohlenhydraten – vorliegen. Bei längerem Bestehen kann die Maldigestion in eine Malabsorption – hier ist die Aufnahme über den Darm eingeschränkt – übergehen – mit dem damit verbundenen Mangel an Vitaminen, Mineralstoffen und Spurenelementen.
Ursachen einer Maldigestion sind:
• exokrine Pankreasinsuffizienz oder
• Gallensäuremangel
Bei der exokrinen Pankreasinsuffizienz kommt es zu einem Mangel an den fett- und eiweißspaltenden Enzymen Lipase, Trypsin und Chymotrypsin und die entsprechenden Nahrungsbestandteile werden nicht mehr ausreichend zerlegt. Hochmolekulare Fette und Eiweiße werden nicht mehr resorbiert und reichern sich im Stuhl an.
Ein Gallensäuremangel kann auftreten, wenn die Darmflora verstärkt konjugierte Gallensäuren abbaut. Das geschieht vor allem bei einer Überwucherung des Dünndarms mit Bakterien der Dickdarmflora – dem sogenannten Overgrowth-Syndrom (SIBO). Bei einer Ileumdysfunktion kann die Gallensäurerückresorption im terminalen Ileum gestört sein. In beiden Fällen sind zu wenig Gallensäuren vorhanden, um die Nahrungsfette ausreichend zu emulgieren. Damit steigt die Fettkonzentration im Stuhl an.
hier entlang zur Diagnostik –> Leaky Gut
Leaky Gut und Gallensäuren
Die Bestimmung der Gallensäure-Konzentration im Stuhl erfolgt bei Verdacht auf ein Gallensäureverlust-Syndrom. Der Körper produziert täglich etwa 700ml Galle, die ungefähr zu 12 Prozent aus Gallensäuren oder Gallensalzen besteht. Normalerweise unterliegen die Gallensäuren dem enterohepatischen Kreislauf. Das bedeutet, der größte Teil der ins Duodenum sezernierten Gallensäuren wird im terminalen Ileum wieder resorbiert und gelangt zurück in die Leber. Etwa 0,6g Gallensäuren gehen täglich über den Stuhl verloren und müssen neu synthetisiert werden.
Eine Ileumdysfunktion bedeutet, die Gallensäuren werden ungenügend resorbiert. Der Körper scheidet sie vermehrt über den Stuhl aus.
Häufige Ursachen für einen Gallensäureverlust sind:
• Ileitis bei Morbus Crohn
• Resektion des terminalen Ileums
• Bakterielle Dünndarm-Überwucherung (SIBO)
Seltene führt eine bakterielle Zersetzung von Gallensäuren in einem Darmblindsack zu einem indirekten Gallensäureverlust.
Kompensiertes Gallensäureverlust-Syndrom: Kann der Körper die verlorenen Gallensäuren in genügender Menge ersetzen, funktioniert die Fettverdauung noch. Im Stuhl sind große Mengen Gallensäuren nachweisbar, die Fette sind im Normbereich.
Dekompensiertes Gallensäureverlust-Syndrom: Die Leber schafft es nicht mehr, genügend neue Gallensäuren zu synthetisieren. Die Erkrankung resultiert in einem funktionellen Gallensäure-Mangel und dadurch in einer gestörten Fettverdauung.
Die Gallensäuren sind im Colon osmotisch wirksam, deshalb kommt es zu einer chologene Diarrhö – Durchfall. Ist bereits ein funktioneller Gallensäure-Mangel eingetreten, löst die gestörte Fettresorption eine Steatorrhö/Fettstuhl aus.
Die verminderte Fettresorption bewirkt auch einen Mangel an fettlöslichen Vitaminen (Hypovitaminosen) und einen Gewichtsverlust. Da der After gereizt wird, kommt es zu Analekzemen. Wenn die emulgierenden Gallensäuren fehlen, besitzt die Galle eine erhöhte Lithogenität. Gallensteine sind die Folge.
… Leaky Gut und Pankreasspezifische Elastase 1
Eine verminderte Konzentration an Pankreasspezifischer Elastase 1 im Stuhl deutet auf eine chronische Pankreatitis oder Pankreasinsuffizienz hin. Eine Pankreasinsuffizienz führt wie oben beschrieben zu einer Maldigestion. Deshalb wird Risikopatienten – zum Beispiel mit Diabetes oder Gallensteinen – eine Bestimmung der Pankreasspezfischen-Elastase 1 als Vorsorgeuntersuchung empfohlen. Wegen der verminderten Calcium-Resorption ist die Untersuchung auch bei Patienten mit Osteoporose-Risiko angezeigt.
Das Enzym Pankreasspezifische Elastase 1 wird im Pankreas produziert und da das Enzym nicht abgebaut wird, ist es im Stuhl nachweisbar. Die Pankreasspezifische Elastase 1 ist ein proteolytisches Glycoprotein.
Leaky Gut und Zonulin
Das Regulatorprotein Zonulin ist ein geeigneter Marker, um die Durchlässigkeit der Darmschleimhaut zu messen. Zonulin reguliert den Austausch von Flüssigkeit, Makromolekülen und Leukozyten zwischen dem Blutstrom und dem Darmlumen. Außerdem schützt es die subepithelialen Schichten.
Verschiedene Reize veranlassen die Darmepithelzellen, Zonulin in das Darmlumen und in die Blutgefäße abzugeben. Beispiele sind der direkte Kontakt zu Bakterien bei fehlender oder unterbrochener intestinaler Mukusschicht und der Kontakt zu Gliadin. Das Zonulin bindet an Rezeptoren auf der Oberfläche der Darmepithelzellen und löst eine Signalkaskade aus, durch die sich das Zytoskeletts der Zelle zusammenzieht. In der Folge öffnen sich die Tight junctions. Findet die Zonulin-vermittelte Öffnung der Tight junctions wiederholt und verstärkt statt, entwickelt sich das Leaky gut-Syndrom.
Leaky Gut und Sekretorisches IgA
Die Produktion des sekretorischen Immunglobulin A (sIgA) ist bei rezidivierenden Infektionen der Schleimhäute, Atopien und humoralen Immundefekten vermindert. Für einen effektiven Schleimhautschutz ist eine ausreichende sIgA-Produktion wichtig. Jeden Tag sondert der Mensch zwischen 5 und 15 g sIgA an den Schleimhäuten ab: Tränenflüssigkeit, Muttermilch, Speichel, der Schleim der Bronchien, des Urogenital- und des Magendarmtrakts enthalten das Immunglobulin. sIgA bindet an Bakterien oder Viren, die in den Magendarmtrakt oder die Bronchien eingedrungen sind; anschließend transportieren die Peristaltik des Darms und das Flimmerepithel der Bronchien das sIgA samt gebundenen Krankheitserregern ab.
Das sekretorische Immunglobulin A besteht aus zwei IgA-Molekülen, der J-Kette und einer sekretorischen Komponente. Die Polymerisierung zum sIgA findet nur in den Schleimhäuten statt; sie ist für den Transport durch die Epithelzellen notwendig. Die IgA-Moleküle binden an der lumenabgewandten Seite an einen Rezeptor und werden durch die Zelle geschleust. Bei der Freisetzung im Lumen bleibt ein Teil des Rezeptors am entstandenen IgA-Dimer hängen – die sekretorische Komponente. Sie schützt die Immunglobuline vor der Zersetzung durch Verdauungsenzyme und vor mikrobiellen Angriffen.
Leaky Gut und β-Defensin 2
Haut und Schleimhaut des Menschen bilden antibiotisch wirkende Stoffe – die Defensine. Sie sind Teil der chemischen Barriere, die gemeinsam mit der physikalischen Barriere der Epithelzellen vor Eindringlingen schützt. Störungen der Defensinproduktion spielen unter anderem bei Allergien wie Neurodermitis oder Asthma bronchiale und bei entzündlichen Darmerkrankungen eine Rolle.
Die β-Defensine sind von allen Defensin-Typen am weitesten verbreitet. Haut und Schleimhaut bilden β-Defensin 2, wenn sie mit Bakterien in Kontakt treten oder wenn eine Entzündungsreaktion in Gang kommt. Bakterienhaltige Präparate können die Defensinsynthese im Darm anregen und damit die Schleimhautbarriere stärken.
Entzündungsmarker
Leaky Gut und Eosinophiles Protein X
Die Menge an zirkulierendem eosinophilen Protein X (EPX) spiegelt den Entzündungsstatus des Körpers wider. EPX eignet sich
• zum Nachweis akuter oder chronischer Darmentzündungen
• zur Differenzierung zwischen Nahrungsmittelallergie und Nahrungsmittelunverträglichkeit
• zur Prüfung der Wirksamkeit einer Eliminationsdiät
• zum Nachweis intestinaler Parasitosen.
Eosinophile gehören zu den Leukozyten. Sie treten verstärkt an Entzündungsherden und als Antwort auf Infektionen mit Parasiten auf. Im Cytoplasma der Eosinophilen befinden sich Granula mit positiv geladenen Proteinen. Die Granulaproteine sind basisch und binden an stark saure Farbstoffe. Die besondere Affinität zum rot-orangen Farbstoff Eosin gab den Eosinophilen ihren Namen. Bei der Degranulation geben die Eosinophilen zum Beispiel EPX in das umliegende Gewebe ab. Granulaproteine wie das EPX können Parasiten abtöten, aber auch Gewebeschäden verursachen, die mit entzündlichen Erkrankungen in Zusammenhang stehen.
Eine Aktivierung der Eosinophilen ist bei vielen Entzündungsprozessen zu beobachten. Beispiele sind Bronchialasthma, atopische Dermatitis, Rhinitis, allergische Augenentzündungen, allergische Mittelohrergüsse, Parasiten- und Bakterieninfektionen, Autoimmunerkrankungen und das chronische Müdigkeitssyndrom.
Leaky Gut und α-1 Antitrypsin
α-1-Antitrypsin (α-1-AT) dient als Marker für Entzündungen und Permeabilitätsstörungen
• entzündlichen Erkrankungen des Magendarmtrakts
• Leaky Gut
• Morbus Crohn (Prognose eines Schubs)
• nekrotisierender Enterokolitis
• Verdacht auf enterales Eiweißverlustsyndrom
• Permeabilitätsstörungen der Darmschleimhaut
• glutensensitiver Enteropathie.
Vor allem die Leber bildet das Protein α-1-Antitrypsin. Es macht bis zu 90 Prozent aller α-1-Globuline aus. α-1-Antitrypsin ist ein Proteaseinhibitor, hemmt also proteolytische Enzyme und verhindert so die Zersetzung des Bluteiweißes. Als Proteaseinhibitor wird α-1-Antitrypsin selbst nur geringfügig abgebaut und eignet sich deshalb gut als Marker. Bei Entzündungen bildet der Körper verstärkt α-1-Antitrypsin.
Leaky Gut und Calprotectin
Calprotectin eignet sich zur Diagnostik und Verlaufskontrolle bei den chronisch-entzündlichen Darmerkrankungen Morbus Crohn und Colitis Ulcerosa. Außerdem dient es der Ausschlussdiagnostik beim Reizdarmsyndrom.
Die neutrophilen Granulozyten und die Monozyten bilden das fäkale Calprotectin als Calcium-bindenden Proteinkomplex. Calptrotectin ist empfindlicher Marker für entzündliche Darmerkrankungen.
Einsatzgebiete:
• akute entzündliche Prozesse in der Abgrenzung von funktionellen Beschwerden
• Aktivitätsmonitoring bereits bekannter, chronisch-entzündlicher Erkrankungen wie Morbus Crohn und Colitis ulcerosa
Lysozym
Die Lysozymwerte im Stuhl sind ein Indikator für das Ausmaß der Leukozyteneinwanderung ins Darmlumen. Colitis ulcerosa- und Morbus Crohn-Patienten haben erhöhte Lysozym-Werte im Stuhl.
Lysozym ist in Neutrophilen, Makrophagen und Paneth-Zellen nachweisbar und kommt in Speichel, Schweiß, Nasensekret und Tränenflüssigkeit vor. Das Enzym spaltet Zuckerketten in der bakteriellen Zellwand und leitet so die Lyse der Bakterienzelle ein. Das Enzym greift allerdings nur grampositive Bakterien wie die Streptokokken und Staphylokokken an, denn bei den gramnegativen Bakterien schützt die äußere Membran die Zuckerketten vor dem Abbau.
Außerdem wirkt Lysozym indirekt bakterizid, da es die Aktivität der Immunantikörper verstärkt. Das Auflösen der Agglutination von Mikroorganismen verbessert die Aufnahme und Vernichtung durch Makrophagen.
Leaky Gut und Laktoferrin
Über die Laktoferrinkonzentration im Stuhl lässt sich die Krankheitsaktivität bei Patienten mit chronisch-entzündlichen Darmerkrankungen (CED) beurteilen. Der Parameter eignet sich außerdem zum Monitoring des Therapieerfolgs bei CED.
Laktoferrin ist ein eisenbindendes Protein in den sekundären Granula der neutrophilen Granulozyten. Es ist damit Teil der angeborenen Immunabwehr an den Schleimhäuten. Bei einer Entzündung schütten die neutrophilen Granulozyten Laktoferrin aus, um Krankheitserreger abzutöten. Durch die Eisenbindung wirkt Laktoferrin antimikrobiell.
Eine Entzündung im Darm lässt die Laktoferrin-Werte im Stuhl ansteigen. Bei nicht-entzündlichen Erkrankungen wie dem Reizdarmsyndrom liegen die Laktoferrin-Werte dagegen im Normbereich.
Einsatzgebiete:
• akute entzündliche Prozesse in der Abgrenzung von funktionellen Beschwerden
• akute bakterielle Infekte des Colons
• Aktivitätsmonitoring bereits bekannter, chronisch-entzündlicher Erkrankungen wie Morbus Crohn und Colitis ulcerosa
• Tumorsuche in Kombination mit dem Tumormarker M2-PK
Leaky Gut und Endotoxine
Die Endotoxine, bzw. Bakteriengifte, die beim Leaky Gut in den Körper gelangen können verursachen eine Menge Probleme. Mehr dazu – hier entlang.
Ausblick – Leaky Gut und Morbus Bechterew
Ein Barriere die nicht mehr funktioniert – führt zum Einstrom von Antigenen (Proteine) in die Darmschleimhaut und über das Pfortadersystem direkt zur Leber, bzw. in den Körper. Dies löst Reaktionen des Immunsystems aus, denn dringen übermäßig viele Antigene in die Darmschleimhaut ein, sind die Lysosomen nicht mehr in der Lage, die Proteine in kleinere Peptide – die keine immunologische Reizung mehr aufweisen – umzubauen. Es begünstigt dann eine Immunantwort, die bei den Erkrankungen wie Morbus Bechterew, rheumatoide Arthritis und Diabetis Mellitus Typ 1 eine Rolle spielt. Es wird auf vermutet, dass maligne Erkrankungen (Gliomen und Karzinomen) und auch Multiple Sklerose damit in Verbindung stehen.
Termin für eine Therapie
Wenn Sie einen Termin für eine Anamnese möchten, dann nutzen Sie bitte dieses Kontaktformular oder vereinbaren telefonisch einen Termin.
Beste Grüße und Bleiben Sie gesund, Kristina Rummelsburg

